50emais
Herpes-Zóster é uma doença que acomete principalmente, pessoas com mais de 50 anos, embora um número cada vez maior de mais jovens estejam sendo diagnosticados com esse tipo de herpes.
Uma das minhas irmãs, 70 anos, teve herpes-zóster. Vou levada para um hospital e atendida por um médico que não percebeu a doença.
Voltou para casa. Quando a família notou que o quadro dela não melhorava, levou para outro hospital. Por pouco,nos disse um dos médicos, ela não morreu.
Nessa época, ainda não havia a vacina, que é a melhor forma de prevenção contra herpes-zóster. A questão é que a vacina é cara – são duas doses, a cerca de 800 reais cada. E ainda não está disponível pelo SUS.
O aumento do número de casos da doença é uma realidade, como mostra esta reportagem de Layla Shasta para o Estadão.
Leia:
Dados da Secretaria de Saúde do Estado de São Paulo indicam um aumento de 50,4% nos atendimentos ambulatoriais de pacientes com herpes-zóster entre 2022 e 2023. Enquanto 2022 contabilizou 4.400 atendimentos, em 2023 o número saltou para 6.700. Neste ano, só até fevereiro, o Estado já contabilizava mais de 1.400 atendimentos ambulatoriais e 80 internações de pacientes com a doença. A tendência de crescimento é observada desde 2019.
Segundo a pediatra Isabella Ballalai, diretora da Sociedade Brasileira de Imunizações (SBIm), a entidade vem observando esse movimento há um tempo e considera que o aumento de casos de zóster pode estar relacionado a dois fatores: exposição ao coronavírus, causador da covid-19 – que tende a gerar uma baixa da imunidade – e o fato de as pessoas estarem mais atentas à doença, resultando em maior busca por serviços de saúde.
O que é o herpes-zóster
O herpes-zóster, ou “cobreiro”, é uma doença causada pela reativação do vírus da catapora, o varicela-zóster (VVZ). Após a contaminação, que normalmente ocorre na infância, ele se “esconde” nos nervos e lá permanece adormecido por toda a vida do indivíduo. Ou melhor: nem sempre. Esse micro-organismo pode ser reativado quando há queda de imunidade, algo que costuma acontecer à medida que envelhecemos. Mas vale lembrar que as defesas do corpo também ficam abaladas quando não dormimos de forma adequada, comemos mal, vivemos estressados e encaramos outras doenças.
É importante ter atenção aos sintomas do zóster porque o quadro pode levar a complicações. A principal delas é a neuralgia pós-herpética, condição que provoca dor intensa e persistente, comprometendo a qualidade de vida. A boa notícia é que há vacina para evitar isso, embora ela não esteja disponível no Sistema Único de Saúde (SUS).
Vírus comum
O varicela-zóster está presente no organismo da maior parte das pessoas – entre todos aqueles que já desenvolveram catapora. “Estudos mostram que mais de 90% da população já teve contato com o vírus e, então, carrega ele no corpo”, explica o infectologista Rodrigo Lins, consultor da Sociedade Brasileira de Infectologia.
Leia também: Dráuzio Varella: Depois dos 50, vacine-se contra herpes-zóster
O médico alerta, porém, que idosos apresentam maior risco de enfrentar a reativação desse micro-organismo, resultando no herpes-zóster. Isso porque, entre outras mudanças, o passar do tempo também leva ao envelhecimento do sistema imunológico. “O idoso passa a ter um sistema um pouco menos eficiente e, à medida em que ele envelhece, o risco desse vírus acordar e causar essa doença aumenta”, esclarece. O quadro é marcado sobretudo por lesões dermatológicas e dor.
Isso não significa, porém, que pessoas mais jovens não possam desenvolver a doença. Afinal, elas também podem experimentar momentos de baixa na imunidade, como citamos. Estima-se que uma em cada três adultos poderá sofrer com o herpes-zóster em algum momento da vida, segundo dados do Centro de Controle e Prevenção de Doenças dos Estados Unidos.
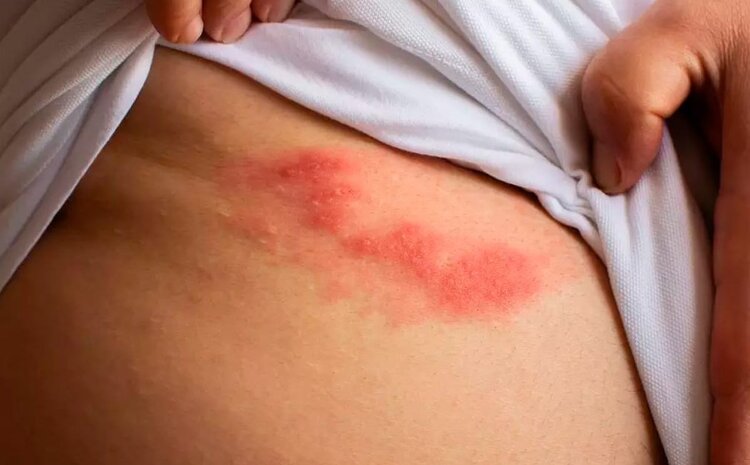
Foi o caso do repórter da TV Globo Tiago Scheuer que, recentemente, usou as redes sociais para desabafar sobre sua experiência com a doença. “Confesso para vocês que senti muita dor”, disse o jornalista em vídeo publicado nas mídias digitais. “Começou com uma manchinha vermelha na minha barriga, e essa manchinha foi crescendo dia após dia. Depois, ocupou parte da lateral do corpo e das costas. Não entendendo nada, três dias depois eu procurei uma dermatologista”, contou.
Os primeiros sintomas de herpes-zóster
Os sinais descritos por Scheuer fazem parte do quadro típico da doença, caracterizado por manchas e bolhas na pele, que provocam dor e queimação. Mas há alguns sintomas que podem anteceder o aparecimento das lesões no corpo. Segundo o Ministério da Saúde, são:
– Dores nos nervos
– Formigamento, agulhadas, adormecimento, pressão
– Ardor e coceira locais
– Febre
– Dor de cabeça
– Mal-estar
Um ou dois dias depois desses primeiros sinais, a pele fica avermelhada e surgem bolhas com líquido dentro, chamadas de vesículas. As regiões do corpo mais atingidas pela doença são o tórax, o pescoço e as costas.
Os sintomas tendem a desaparecer com o passar do dias, mas a doença pode deixar sequelas. A principal delas, a neuralgia pós-herpética, costuma causar dores que persistem três meses após o fim dos sintomas, ou até por anos. De acordo com Lins, há pessoas que podem passar a vida inteira com dor.
Formas de prevenção
Atualmente, há uma vacina contra o herpes-zóster em circulação. O imunizante, no entanto, só pode ser encontrado em clínicas e laboratórios privados – ou seja, não é oferecido gratuitamente pelo SUS. A vacina, chamada Shingrix, chegou ao Brasil em junho de 2022, segundo a SBIm, e está indicada a pessoas com imunocomprometimento a partir de 18 anos de idade e adultos com 50 anos ou mais. A Shingrix substituiu a vacina antiga (Zostavax), que só era indicada depois dos 50 anos e apresentava 51% de eficácia na proteção contra o herpes-zóster e 67% na prevenção de neuralgia pós-herpética.
Leia também: Chega às clínicas privadas no Brasil nova vacina contra herpes-zóster. Mas é cara demais
Em estudos, a Shingrix mostrou mais de 90% de eficácia na prevenção do episódio agudo, mesmo entre idosos acima de 70 anos de idade. O esquema vacinal compreende duas doses, que são aplicadas com intervalo de dois meses, e custa em torno de R$ 1730.
“A gente sabe que nenhuma vacina é 100%, mas, mesmo que a pessoa tome e acabe desenvolvendo o zóster, o risco de desenvolver neuralgia pós-herpética é muito menor”, explica o consultor da SBI.
O Departamento do Programa Nacional de Imunizações (DPNI) do Ministério da Saúde informou ao Estadão que analisa a viabilidade da incorporação da vacina ao SUS. Além de considerações a respeito da legislação, “essas análises levam em conta critérios técnicos, científicos e de logística, além de evidências epidemiológicas e de eficácia e segurança do produto”, explicou o Ministério, em nota. O DPNI afirma que o objetivo é atender às pessoas imunossuprimidas com 50 anos de idade ou mais.
O que o SUS oferece às crianças, através do Programa Nacional de Imunizações (PNI), é a vacina contra a catapora (varicela). A primeira dose é aplicada aos 15 meses, como parte da vacina tetraviral (SCR-V). Segundo Lins, quem toma essa vacina na infância dificilmente vai desenvolver zóster ao longo da vida.
Mas ainda não há conclusões definitivas sobre o impacto protetor da vacina infantil na prevenção do zóster na vida adulta. Até porque esse imunizante contra a catapora é relativamente recente, e a maioria das pessoas imunizadas ainda não atingiu a faixa etária de risco para a doença. A diretora da SBIm diz que grande parte da população com 40 anos ou mais teve catapora na infância, quando ainda não existia a vacinação contra a doença.
Leia também: ‘Tenho 90 anos e meu plano de saúde foi cancelado’
Apesar de não ser comum, o vírus varicela-zóster pode ser transmitido por meio do contato direto com as lesões da pele da pessoa infectada. Por isso, é importante cuidar da higienização e separar objetos pessoais que entrarem em contato com as lesões. Cabe destacar que se um indivíduo adulto nunca teve catapora e pegar o vírus dessa maneira, ele desenvolverá primeiro a catapora, e não o herpes-zóster.
Como é o tratamento do herpes-zóster
Ele envolve o uso de medicamentos antivirais para diminuir a chance de disseminação viral e a ocorrência de fortes dores, especialmente em pessoas acima de 40 anos de idade. O tratamento correto ainda é essencial para impedir o surgimento de complicações.
Mas Lins alerta: “O protocolo deve ser iniciado nas primeiras 72 horas a partir dos sintomas. Então, é importante que as pessoas procurem a avaliação de um médico assim que perceberem os primeiros sinais, já que o melhor desempenho do tratamento é no início”, reforça.












































































